医療における働き方改革を考える 〜ICTイノベーションが目指す医療の現場改革

医師の長時間労働是正へ、
法規制による対応には限界も
人工知能(AI)を活用したがん治療など、ICTを駆使した医療の高度化が進む一方、その担い手である現場の医師や看護師の過重労働が社会問題になっている。日本では国民医療総額の増加を抑えるため、国による管理体制の下、医師数が制限されているが、人口10万人あたりの医師数はOECD加盟国30カ国中26位と医師数の絶対的な不足が指摘されている。その一方で、疾病構造が変化して高齢患者や生活習慣病など慢性疾患の外来患者数が増えており、日々診察に追われる医師の負担は大きくなる一方だ。
厚生労働省が病院向けに行った調査によれば、時間外労働が過労死ラインの80時間を超える医師がいると回答した病院は全体の20.4%、100時間超も12.3%にのぼる。
医師の長時間労働の問題は既に実害が報告されるほど深刻化している。過重労働により心身ともに追い詰められた医師の過労死や自殺、夜勤続きで疲労困憊した医師による医療ミスなどがしばしば話題となるが、状況改善に向けての医療機関側の取り組みは総じて腰が重い。
一般産業の世界では働き方改革の機運が盛り上がりを見せている。業界をあげて労働環境の改善に乗り出したり、テレワークなどICTを活用した効率的な働き方を取り入れたりする企業が増えている。国も長時間労働の是正に向けて、2019年4月に働き方改革関連法を施行し、一般労働者に対する時間外労働時間の上限を「月100時間未満、年720時間以下」と規定した。しかし医療については、その公益性、専門性に鑑みて、上限規制の施行を5年先送りして2024年4月まで実施が猶予されることになった。
厚生労働省の「医師の働き方改革に関する検討会」は上限規制の内容を2年間にわたって議論し、2019年3月に報告書をまとめた。検討会がまとめた制度設計は、上限規定を3つの水準に分けているが、標準的な(A)水準ですら「年960時間以内、月100時間未満」と、一般労働者より設定が高めになっている。さらに地域医療連携や救急医療、在宅医療など、地域医療の供給体制を維持するために「長時間労働もやむをえない」と判断される領域については、特例として2035年まで暫定的に上限水準が高く設定されている(表1)。
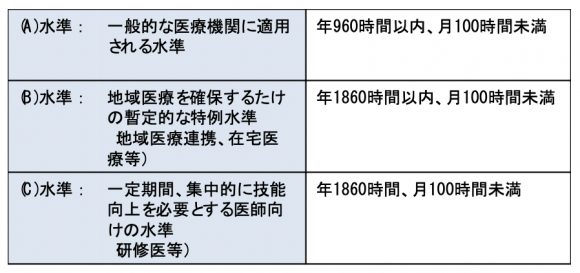
【表1】2024年から導入される医師の時間外労働規制
(出典:公表資料をもとに情報通信総合研究所作成)
高度化する医療と疲弊する医療現場、
医師の働き方改革の真の目的は何か
国が進める医師の働き方改革は、もっぱら労働時間数の削減に焦点が置かれている。2024年までの5年間の猶予期間中に少しでも状況を改善させるため、各医療機関から時間外労働の実態に関するデータを収集し、それに基づき問題のある病院に対して改善指導を行おうとしている。しかし、医療機関側では労働時間管理の体制がまだ十分に整っていないのが現状である(図1)。
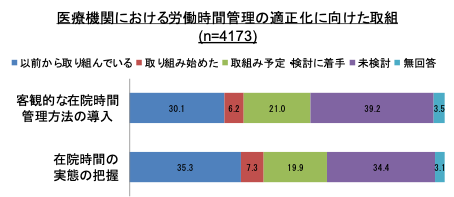
【図1】医療機関における労働時間管理への取り組み状況
(出典:厚生労働省「『医師の労働時間短縮に向けた
緊急的な取組』に係るフォローアップ調査」
(2018年9~10,月実施))
国は、時間外労働の上限規制の他にも、有給休暇の消化やインターバルの実施など、医師の労働負荷を軽減する施策を打ち出している。しかしながら、医療関係者の間では、これら施策の実効性(本当に効き目があるのか)と実行性(医療機関がきちんと実施できるか)を疑問視する声が聞かれる。医療関係者は口を揃えて「今の仕事内容のまま時間数だけ削減するのは無理がある」「時間数を減らすためには仕事のやり方そのものを変えるしかない」と本音を訴える。
企業にとってICTは働き方改革のツールであるが、ワーカーにICTツールを渡してすむ話ではない。ワーカー自身がICTツールを使いこなして働き方を変えてもらうためには、ワーカーの労働環境(ワークプレイス)や業務プロセスを組織全体でイノベートしていく必要がある。例えば在宅勤務やサテライトオフィスなどのテレワークの導入、RPA(ロボテッィク・プロセス・オートメーション)[1]を活用した定番業務の自動化とそれに基づく担当業務のシフトなどがあげられる。環境が整って初めて効率的なワークスタイルが実現する。
ICTを活用した企業の働き方改革が目指すのは「生産性の向上につながる労働の効率化」である。単なる労働時間の削減ではなく、企業活動にプラスの効果をもたらさなければ意味がない。医療にも同じことが言えるが、医療の場合は「生産性の向上」が「高品質な医療」に置き換わる。これまでの医療におけるICTイノベーションはどちらかというと「高品質な医療」サービスの提供に焦点があたっていた。AIやビッグデータを活用した医療データの解析や治療支援、4K・8Kの高精細映像やロボットを駆使した遠隔手術、センサーなどIoTベースの見守り等など、いずれも医療サービスの向上という側面が注目されがちである。しかしそれは同時に医師の業務を支援する技術でもある。医師の働き方改革は、今さかんに進められているICTイノベーションとかけ離れた関係にあるのではなく、実は一体の関係にある。医療の質の向上と業務の効率化の両立を図ること、それこそが医療現場における働き方改革の真の目的である。
ICTで現場を変える、
高度な医療と業務の効率化を両立
「高品質な医療と業務の効率化が共存」する病院を目指して取り組んでいる事例として、北原国際病院(KNI)とNECが共同で進めているデジタルホスピタル構想がある(図2)。KNIが持つ病院経営の改革ノウハウとNECが持つAI技術と医療ソリューションの実績を活用して、医療の質の向上と効率化の両立を図ろうとするものである。
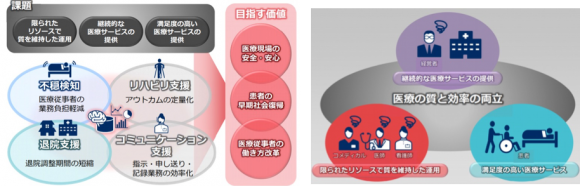
【図2】KNI×NEC「デジタルホスピタル」構想
(出典:NECプレスリリース資料「未来の医療に向けた取り組み」(2017年10月23日)https://jpn.nec.com/press/201710/images/2301-01-02.pdf)
2018年にはAI技術を活用した医療現場の課題解決に向けての実証実験が実施され、表2に示したような成果が報告されている。KNIのデジタルホスピタルは医療経営の観点から、医療業務の効率化にとどまらず、スタッフの働き方を変えることによって病院経営にもプラス効果をもたらすことを目指している点が特徴である。
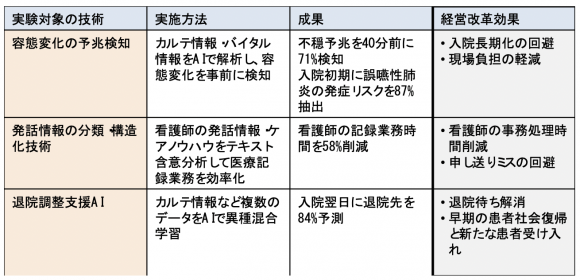
【表2】実証実験の成果報告(デジタルホスピタル)
(出典:公開資料をもとに情報通信総合研究所作成)
国も動き出している。内閣府の戦略的イノベーション創造プログラム(SIP)の1つとして取り組まれている「AIホスピタル」である。プロジェクトの正式名称は「AIホスピタルによる高度診断・治療システム」で、ゲノム研究の第一人者で、公益財団法人がん研究会がんプレシジョン医療研究センター所長を務める中村祐輔教授がリーダーを務める。
AIホスピタルは、AI、IoT、ビッグデータ技術を用いて高度で先進的な医療サービスを実現させるとともに、医療機関における業務の効率化を図り、医師や看護師など医療従事者の抜本的な負担軽減を目指している。
中村教授は「高度な医療と医師の負担軽減を両立させるにはシステム面から変えていく必要がある」と考えており、AIを活用したビッグデータ解析や遠隔画像・病理診断などの臨床技術の開発に加えて、診療時の医師と患者とのやりとりをAIが支援して業務を効率化・最適化する技術なども開発し、病院業務のあらゆる面をAIで高度化・効率化する次世代型の病院モデルの構築を目指している(図3)。
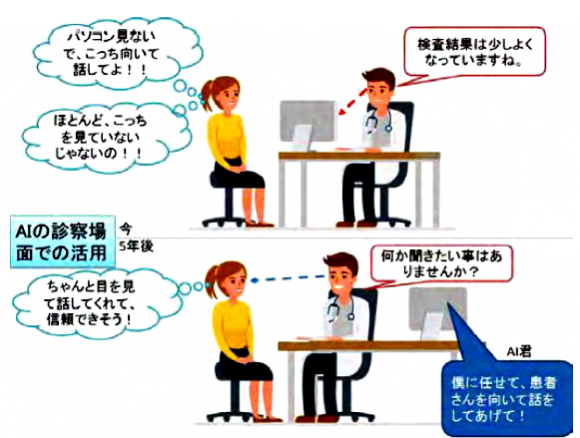
【図3】AIを活用した診療時のコミュニケーションの円滑化(AIホスピタル)
(出典:内閣府 「戦略的イノベーション創造プログラム(SIP)
AI(人工知能)ホスピタルによる高度診断・治療システム 研究開発計画 」2019年4月
https://www8.cao.go.jp/cstp/gaiyo/sip/keikaku2/10_aihospital.pdf)
診療時のAI活用については、「医療従事者が患者とアイコンタクトを取りながら対話できる」
「患者や家族と対話しながら納得のいく説明ができる」といったコミュニーションの原点に立ち返った診療効果を狙っている(表3)。昨今、医療現場では忙しさのあまりいらいらが募って患者に攻撃的な態度を取る医師への対処(アンガーマネジメント)が課題となっている。ICTの活用は効率化一辺倒ではなく、こういった心理面でのサポートも重要である。
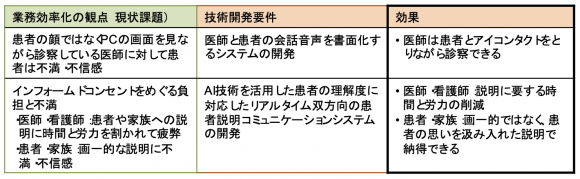
【表3】診療時のAI活用で想定される効果(AIホスピタル)
(出典:SIP公開資料をもとに情報通信総合研究所作成)
医師の働き方改革で先行する診療所、
ICT活用で医療スタイルが変わる
現在、ICTを活用した医師の働き方改革で先行するのは、病院よりむしろ診療所である。診療所の医師は開業前に病院勤務を経験しており、過酷な労働環境や非効率的な業務の進め方について苦い経験を持つ。このため、独立開業後は、医師として経営者としてICTを活用した業務改革に前向きである。しかしながら、医療ICTの大手ベンダーが開発した既存システムは診療所にとってはオーバースペックで使いこなしきれないことが少なくない。
このエアポケット部分に注目したのがICTのスタートアップ企業である。ニッチなため大手ベンダーはなかなか手を出せないこの新たな領域を自力で開拓すべく、業務改革を支援するツールやサービスを続々と登場させている(表4)。
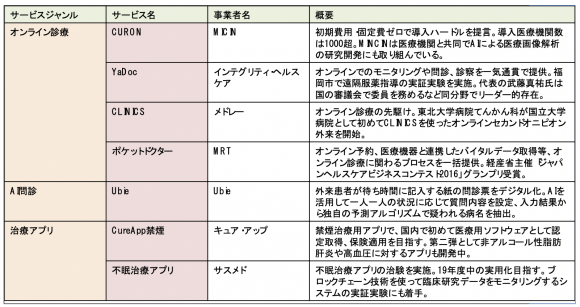
【表4】医療系スタートアップが手掛ける診療所向けICTサービス
(出典:公開資料をもとに情報通信総合研究所作成)
医療向けスタートアップ企業は経営者・創設者自らが医師であるケースが多く、本人またはコアスタッフに優秀なエンジニアを抱えている。現場の問題を当事者として理解した上での問題解決の提案力と、提案を具体的に実現させる技術力を併せ持っており、意識の高い診療所の経営者にとっては頼もしいパートナーである。
診療所向けのICTサービスは立ち上がったばかりで、まとまった形で定量的に導入効果を把握することが難しいが、「医療サービスの質的な向上と業務の効率化の両立」という点で一定の効果が見られる。例えば、オンライン診療では、医師は定期的な通院の合間にも、患者の日々の生活状況やバイタルデータを継続的に取得できるため、患者をよりよく知った上で的確な治療を施すことができる。患者の方では困ったときにスマートフォンのビデオチャットで気軽に相談できるなど、診療時以外にも医師と患者が接触する機会を増やすことで相互の信頼関係が高まる。その結果、患者からの救急往診の依頼が減ったり、患者が納得した上で訪問診療の回数を減らしたりするなど、医師の負担軽減にもつながっている。
一方、スマートフォンのアプリを使った「治療アプリ」はデジタル療法とも言われ、医薬品、医療機器に続く第3の治療法として期待されている。治療アプリはアプリとクラウドシステムを連携させ、患者と医師の双方から得たデータをAI解析して、医学的な根拠(エビデンス)に基づく治療ガイダンスを患者のスマホに送るものである。患者のデータだけでなく医療現場における医師の知見をデータベース化し、データの内容に対応した適切なガイダンスを提供する。医師は、診察と診察の合間にも切れ目なく、患者に寄り添うようにサポートすることができる。特に生活習慣病や精神疾患などへの治療効果が認められており、患者のモチベーションを維持して治癒効果を上げている。医師も診療時以外でも適切に患者をフォローアップでき、アプリを通じて得られた気づきが大きな助けになる。
オンラインと組み合わせた診療体制をリアルな医療現場に持ち込み、医師の働き方改革を実現させた新たな診療所モデルも登場している。医療系ベンチャーのLinc’well(リンクウェル)は、生活習慣病の発症が危惧される30~40代の働き盛り世代の患者が通いやすい診療所を目指して2018年に創業した。ウェブで予約、問診を行い、問診内容はそのまま電子カルテに反映されるため、来院時の待ち時間が大幅に削減される。医師のワークシェアによって夜間、休日でも開院できるようにしているが、医師の負担を減らして少ない人数でも回せるのは、業務処理の効率化を徹底しているからに他ならない。
このような新しい医療ICTサービスの適用対象は診療所だけとは限らない。少しずつだが導入する病院が出始めている。例えば、オンライン診療では、高度医療を手掛ける専門病院が特定疾患の患者向けにオンライン診療の仕組みを使って専門医によるセカンドオピニオンや医療相談を提供する事例が見られる。
明日の医療を見据えた視点を
ここで紹介した先進的な事例は、いずれも「医師の働き方改革は現場を変えることから始まる」ことを示している。現時点の現場改革はピンポイントなものにすぎないかもしれないが、今後改革に携わる医師の成功体験が積み重なっていくことによって、よりスケールの大きな医師の行動変容につながっていく可能性を秘めている。ICTによる医療イノベーションを本当に必要としているのは現場の医師である。今後、医師の働き方改革を進めていく上で、現状の改善にとどまらず、イノベーションによって変わりゆく「明日の医療」にキャッチアップしていく価値創造的なアプローチが求められる。
※この記事は会員サービス「InfoCom T&S」より一部無料で公開しているものです。
調査研究、委託調査等に関するご相談やICRのサービスに関するご質問などお気軽にお問い合わせください。
ICTに関わる調査研究のご依頼はこちら関連キーワード
宮下 啓子の記事
関連記事
-

贅沢がもたらす効用〜目的を超えた余白の回復について
- ICR Insight
- WTR No444(2026年4月号)
-
自治体DXにおける成果責任の制度設計と事業者の役割
- DX(デジタルトランスフォーメーション)
- WTR No444(2026年4月号)
- 地方自治体
-

アバターと司法〜サイバネティック・アバターの法律問題 季刊連載 第二期 第5回
- WTR No444(2026年4月号)
- メタバース
- 仮想空間
-

スマホ特定ソフトウェア競争促進法の意義と課題(6)
- WTR No443(2026年3月号)
- スマートフォン
- 日本
- 規制
-

人々を旅に向かわせる動機とは? ~旅のリテラシーと「自走化」に向けた試案
- WTR No443(2026年3月号)
- 地方創生
- 日本
ICT利活用 年月別レポート一覧
ランキング
- 最新
- 週間
- 月間
- 総合