オンライン診療から浮かび上がる日本の医療DX問題~ポストコロナに向けてのパラダイムシフト

新型コロナウイルス感染症(COVID-19)の拡大ピーク時に一躍脚光を浴びたオンライン診療。緊急事態に対応した時限的な規制緩和で利用推進が図られたが、運用事例が増えるにつれて規制緩和だけでは解決しえないさまざまな課題が見えてきた。その背景にあるのは、日本の医療ICTにおける根源的な課題だ。一方、今回の事態を教訓として、オンライン診療も取り入れて安定した医療供給体制を構築しようという動きが始まっている。本稿では感染ピーク時から現在まで、オンライン診療がどのように受け止められ、新しい展開につながっているか、またオンライン診療の普及に向けて何を克服し、何を目指していくべきか、目線を広げて考えてみたい。
時限付きで大幅に規制緩和
オンライン診療とは「電話やICT機器を使った医師-患者間(DtoP)の診療行為」(厚生労働省のガイドライン)を言い、ビデオチャット等を使って画面越しで診察を行うのが基本スタイルである。2018年4月から診療報酬の対象となったが、当初の期待に反して普及が進まず、実施している医療機関は全体の1%程度、診療報酬を得るためのレセプト発行数は全体の100万分の1という低迷が続いてきた。その最大の阻害要因とされたのが厳しい規制の存在だった。報酬の対象となる疾患が限られること、オンライン診療を受診するためには事前に一定の条件で対面診療が必要とされることなど、さまざまな制限が課せられていた。
COVID-19感染拡大に伴い、医療現場の崩壊危機が日本以上に深刻だった海外では、初期症状を疑う大量の患者への対応や通院に伴う院内感染の防止、定期受診できなくなった患者への対応策としてオンライン診療の運用を強化して成果を上げた。それを受けて日本でも、国が「0410対応」と呼ばれる時限付きの大幅な規制緩和に踏み切った(図1)。
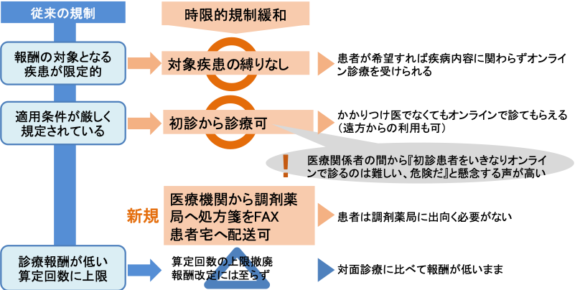
【図1】コロナ感染拡大に伴うオンライン診療の時限的規制緩和(0410対応)
(出典:各種公表資料をもとに作成)
注目されるのは、ほぼ条件なしで初診が認められ、保険診療に加点が付いたことだ。また、これまでは処方薬の受取だけは患者が直接薬局に取りにいかなければならなかった[1]が、特例措置として医師が薬局に処方箋をFAXで送り、薬局が患者宅へ薬を配送することが可能となった。厚生労働省はあくまで時限的な対応としているが、既に国の審議会等で定常的な規制緩和に向けての議論が進んでいる。また9月には改正薬機法が施行されて薬局によるオンライン服薬指導が正式にスタートし、電子処方箋に関する法制度の整備も2022年度をめどに進められる予定だ。
登録医療機関数が激増、その実態は
的規制緩和がオンライン診療にもたらした効果は大きく、感染ピーク時に特例措置に対応したオンライン診療の登録医療機関は飛躍的に増加した。厚生労働省の調査によると、7月末で16,000機関あまり、全医療機関に占める割合は14.6%となっている(図2)。
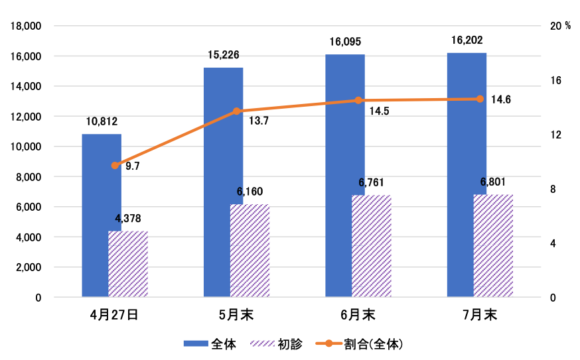
【図2】特例措置に対応してオンライン診療の実施を登録した医療機関数の推移
(出典:厚生労働省「第10回オンライン診療の適切な実施に関する指針の見直しに関する検討会」(2020年8月6日)資料2「令和2年4月~6月の電話診療・オンライン診療の実績の検証について」)
ただし、特例措置におけるオンライン診療には「電話等を用いた診療の実施」として電話だけの対応が含まれている点に注意が必要だ。実施状況の内訳を見ると、概ね電話:インターネット=7:3と電話が圧倒的に多い。また患者の方でも利用経験者はまだ少ない。デロイトトーマツが6月に実施したアンケート調査結果によると、オンライン診療を「知っている」と回答した患者の比率は43.9%だが、「受診した」は1.9%にすぎない[2]。
時限的規制緩和で初診からの実施が認められたとはいえ、現場の医師は初診を対面で行わないことに強い不安を感じ、誤診や医療事故を恐れている。医師法20条で定められた「対面診療の原則」が医療現場に浸透している現状において、オンライン診療にアレルギー反応を示す医師は少なくない。医師がオンライン診療で初診患者を避ける最大の理由は、診療にあたって患者側の情報やデータが少ないことだ。客観的なデータなしに問診だけで正しい診断を下すのは難しい。日本プライマリ・ケア連合学会は医師がオンライン診療を適切に実施するための手引書を作成し、公開した。オンライン診療か対面か医師が判断する目安を具体的な事例で示している。
一方、SNSやWeb会議など汎用サービスを使って自前でオンライン診療を始める医療機関も増えつつある。最も利用されているのはLINEだ。患者はクラウド上で予約を取り、いつものLINE感覚で動画チャットによる診察を受ける。専用システムに比べて安く簡単にシステムを構築できる一方、情報セキュリティや決済処理など機能面では劣り、診察終了後の事務処理が煩雑になって医療機関側の負担が増えているといった意見も聞かれる。しかし、外来患者が減少して経営が苦しくなっている事情もあり、一部の医療機関では通院が難しい患者や通院をためらう患者へのフォローを自前のオンライン診療で補完している。
究極の課題は医療DX化の遅れ
オンライン診療の普及を阻害している要因は規制やユーザーニーズだけではない。より根源的な問題として、医療全体にわたるデジタル化(DX化)の遅れが関わっている。今回のパンデミックでは日本の医療ICTの弱点が具体的な姿をもって明らかになった。以下では(1)医療システム、(2)医療サービス、(3)医療技術、の3つの観点から、それぞれの論点と新たな展開を紹介する。
(1) 医療システムのDX化
オンライン診療のシステムは、電子カルテなど院内システムから発展した既存の医療ICTの進化の流れとは一線を画して登場してきたという経緯があり、既存の医療情報システムとの連携が不十分だ。また医療情報システムが扱うデータの標準化が遅れていて、異なる機種、異なるメーカー、異なるシステム間でのデータ連携が難しく、患者情報の集約や連携が進んでいない。いざオンライン診療を実施しようとしても、「診療情報が入手できない」ので「十分な患者対応が難しい」ことになり、オンライン診療で新たに得られた診療情報も共有されにくく、ピンポイントの対応にとどまりがちだ。
欧米では、国が音頭をとって医療情報連携の標準化を進めたり、患者の医療・健康情報(PHR:Personal Health Record)を統合的な健康医療情報基盤(EHR:Electronic Health Record)上で患者同意のもとに共有・連携を図ったりするなど、情報共有を前提にした医療DX化が国レベルで推進されている。
(2) 医療サービスのDX化
オンライン診療は何らかのシステムを導入しただけでスムーズに実施できるものではない。オンライン診療にあわせて診療プログラムの作成、院内の実施体制の整備や業務プロセスの見直しなどが必要になる。専門知識や経験の乏しい医療機関が自力でこなすのは極めて難しく、挫折する医療機関が少なくない。結局、医療機関にとってオンライン診療はまだまだ特殊な存在であり、オンラインかオフライン(対面)か二項対立的にとらえられがちである。
しかし、オンライン診療をうまく活用している医療機関では、オンラインとオフラインを組み合わせて業務の効率化を実現している。例えば受診前にオンラインで問診を済ませておけば、通院した際に待ち時間を削減できるだけでなく、医師が予め患者の状況を理解した上でより充実した診療に時間を割くことができる。忙しいビジネパーソンは通院時の順番待ちや受診の時間を軽減することができ、医師も対面診療の一部をオンラインで代替することで診療を継続でき患者離れを防ぐことができる。オンライン診療の活用は、患者へのサービスの向上に加えて医療経営の効率化や医師の働き方改革にもつながりうるのだ。
こうしたスムーズな診療体制を構築して効果を生むためには、診療以外の部分、事務処理や情報管理などバックヤードを含む業務プロセス全体のデジタル化が必要になる。これを実現している事例として、医療ICTベンチャーのリンクウェルが手掛ける「CLINIC FOR」がある。医療機関のDX化を支援するSaaSベンダーであるリンクウェルは、診療プロセスを徹底的にデジタル化した垂直統合型のプラットフォームを構築し、「いつでも・簡単・便利」というコンビニ型の診療サービスを自社展開している。オンライン診療は患者が選べる受診メニューの一つであり、オンライン診療とオフライン診療の融合を図っている(図3)。
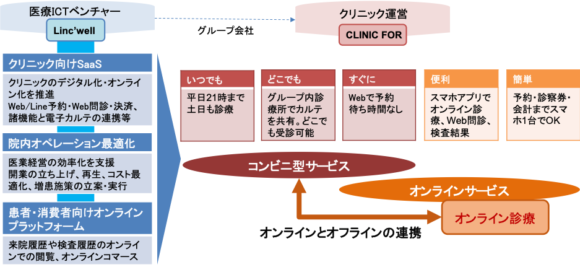
【図3】「CLINIC FOR」のコンビニ型診療所
(出典:Linc’wellおよびクリニックフォアのウェブサイトをもとに作成)
また、LINEヘルスケアはオンライン診療の新サービス「LINEドクター」を11月に開始する予定だが、狙っているのはまさにこの「オンライン診療とオフライン診療の融合」である。これは親会社LINEの事業戦略「OMO(Online Merges with Offline)」に基づくもので、オンライン診療と対面診療を対立的にとらえるのではなく、両者を連携させることで医療機関が持つリソースのバリューを高めようとするものである。まずはサービスをシンプルにして多くの医療機関に参加を促し、オンライン診療だけでなく先行実施している医療相談やオンライン決済機能などを組み合わせて医療サービスのDX化を支援していく方針だ。
(3) 医療技術のDX化
医師がオンライン診療を実施する上で何よりも重視しているのは、有効な情報・データである。患者に触れることができず、自分ひとりで対応しなければならないという状況下で、医師にとって必要な情報・データとは次のようなものである。
- 患者の過去の診療履歴
- 触診や検査に代わる患者のリアルデータ
- 医師の診察をサポートする専門的な知見やスキル
1)は前掲の「医療システムのDX化」で触れたのでここでは割愛する。2)はIoTやAIの活用が有望だ。これら技術を活用した治療用機器のインテリジェント化はさまざまな領域で進められているが、最近の動きで注目されるのが、米AppleのApple Watchが9月に日本で医療機器承認を得たことだ。承認されたのは「家庭用心電計プログラム」「家庭用心拍数モニタプログラム」で、ハードではなくソフトウェアが対象だ。家庭用なので医療機関が採取する医療用データとは位置づけが異なるが、患者側から発信されるモニタリングデータとして診療に役立てる医療機関も登場している。
3)の専門的な知見やスキルについては、遠隔医療技術の活用が注目されている。遠隔の医師同士をネットワークで結ぶDtoD(医師対医師)の遠隔医療の技術として、例えば、オンライン聴診器[3]やクラウド型のVR・MR[4]などがある。
オンライン診療と地域医療の融合
現状のオンライン診療は、医師対患者というシングルユースが基本パターンだが、今後の普及拡大に向けては、地域医療と結びついた面的な展開によって社会実装を促す取り組みが求められる。
国は医療政策の柱として、医療・介護・保健福祉が一体となった地域包括ケアシステムの実現を目指している。この政策にそって全国の自治体が地域の実情にあわせたシステム作りを進めており、オンライン診療も取り入れた新しい医療供給モデルの開発に向けてICT事業者を含む官民連携の取り組みが見られる。
武田薬品工業は神奈川県と共同で、パーキンソン病患者を対象にした次世代ヘルスケア社会システムの実証実験を実施[5]している。Apple Watchで24時間患者の健康情報をモニタリングして医師によるオンライン診療につなぐ試みだ。AIを活用した症状予測などデータを見える化して医師と患者の双方に対してデータの有効活用を促す(図4)。
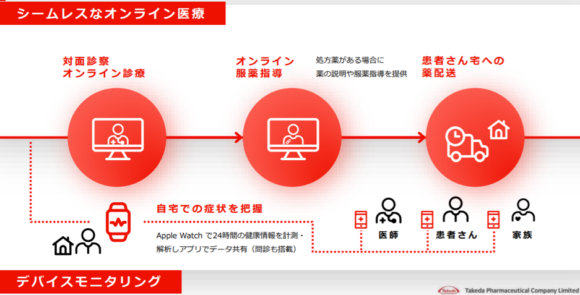
【図4】武田薬品工業と神奈川県の共同プロジェクト「次世代ヘルスケアシステム構想」
(出典:武田薬品工業「神奈川県共同プロジェクト」(2020年5月29日)
https://www.takeda.com/siteassets/ja-jp/home/announcements/2020/collaboration-with-kanagawa/
kanagawa-project_clinical-trial.pdf)
神奈川県の事例は先端技術を活用した都市型モデルといえるが、地方になるとまた事情が異なる。現在のオンライン診療のユーザーは、医師も患者もICTを操作できる30~50代が中心で、医療機関の集積も都市部に偏っている。一方、地方では人口減少、過疎化、少子高齢化、医師不足と、医療を取り巻く環境の悪化が深刻な状況だ。医療過疎地域にとってオンライン診療は福音のように思えるが、医師も患者も高齢者が多いため、ICT環境を整えても使いこなすことができず、現実的に十分な解になりえていないのが現状だ。
このようなICTの活用条件が不利な地域では医療事業者の努力だけでは対応が難しく、行政と医療の連携、さらに民による具体的なソリューションの提供が不可欠だ。そのような思いからオンライン診療の新しい地域モデル作りに取り組んでいる事例として長野県伊那市がある。同市では、市長以下のトップダウンで医療×MaaSによる「ヘルスケアモビリティ」の実証実験を行っている。
医療機器やICT機器を搭載した車両をMaaSで運行管理し、患者の自宅等へ出向いて車内の“診察室”でオンライン診療を実施する。医師と患者をつなぐオンライン診療のプラットフォームをモバイル化して患者に届けるという、いわばプラットフォームのデリバリーモデルである。車両には医師ではなく看護師が同乗し、DtoPwithN(看護師を介した医師対患者)の形でオンライン診療を行う。
この形にすれば患者側で受診に必要なICT装備や操作は不要だ。車内にはICT機器と医療機器が揃っており、医師は患者宅の室内より安定した環境でオンライン診療を行うことができる。また同市は中山間地のため電波状況に不安があるが、MaaSの地図上で電波状況も踏まえて車両の停車地を調整し、良好な通信環境を保っている(図5)。
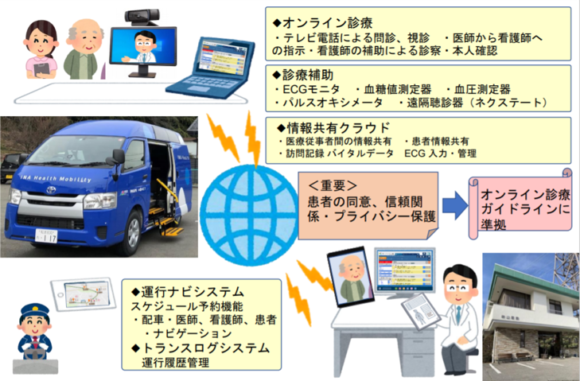
【図5】長野県伊那市「ヘルスモビリティによるオンライン診療」
(出典:長野県伊那市 企画部企画政策課 新産業技術推進係 安江輝「『診療所がおうちにやってくる』
長野県伊那市の医療×MaaSの取り組みについて」
(ITヘルスケア学会主催「モバイルヘルスシンポジウム」発表資料 2020年9月12日))
伊那市は、ICT事業者(ソフトバンクとトヨタ自動車の合弁会社であるMONET Technologies、フィリップス・ジャパン)、地元医師会、バス運行会社(JR東日本)と連携協定を結んで本事業を推進している。
オンライン診療の社会実装に向けて
~ICTに期待される役割
オンライン診療はCOVID-19感染ピーク時には緊急手段の一つであったが、withコロナの不安が続く中、安心安全な医療を支える選択肢の一つとして利用シーンが多様化している。そしてその過程で、医療のDX化、地域医療の再生などオンライン診療の普及促進に向けて避けて通れない課題が浮かび上がってきた。
オンライン診療の次なるテーマは「オンラインとオフラインの融合の実現」、すなわちオンライン診療の社会実装である。このテーマにも当然マクロな課題が内包されており、社会課題の解決に資することは「オンラインとオフラインの融合の実現」が果たすべきミッションの一つである。
オンライン診療の進化にはテクノロジーの進化が不可欠であり、ICTが果たす役割はますます高まっていくと思われるが、オンライン診療だけを見た局所的な貢献にとどまっていたのでは先に続きにくい。オンライン診療を支える社会基盤をICTの力で強化し、イノベーションの推進を支援することこそが、結果的にオンライン診療の社会実装をけん引することにつながるといえるのではないだろうか。
(お詫び)注釈内に表記誤りがございましたので修正いたしました。
(正)[3] AMIの「超聴診器」
(誤)[3] AIMの「超聴診器」
[1] ただし、医療機関が薬局を併設していて院内処方している場合は自宅配送も可能。
[2] デロイトトーマツファイナンシャルアドバイザリー合弁会社「コロナ禍での国内医療機関への通院状況・オンライン診療の活用状況に関するアンケート調査結果」2020年8月17日公開。アンケート調査は医師ならびに患者に対して2020年6月実施。https://www2.deloitte.com/jp/ja/pages/about-deloitte/articles/news-releases/nr20200817.html
[3] AMIの「超聴診器」、シェアメディカルの「ネクステート」などがある。患者が測定した心音をデータ化してオンラインで送り、データを可視化してオンライン診療を行う医師が遠隔から専門医のアドバイスを得るといったシーンが想定される。
[4] 医療用のVR・MRは手術や研修、リハビリ、患者教育など幅広く活用されており、オンラインでの利用も始まっている。特に5Gのキラーコンテンツとして注目されており、ドコモの実証実験など実用化を目指して開発が進められている。
[5] 本事業は異業種連携による次世代地域包括ケアシステム構築のモデルケースであり、NTTドコモ(デバイス)、インテグリティ・ヘルスケア(オンライン診療システム)、メディセオ(薬剤配送)、デロイトトーマツ、セールスフォース(システム設計、データ管理・分析)など様々な企業が参加している。
※この記事は会員サービス「InfoCom T&S」より一部無料で公開しているものです。
調査研究、委託調査等に関するご相談やICRのサービスに関するご質問などお気軽にお問い合わせください。
ICTに関わる調査研究のご依頼はこちら関連キーワード
宮下 啓子の記事
関連記事
-

贅沢がもたらす効用〜目的を超えた余白の回復について
- ICR Insight
- WTR No444(2026年4月号)
-
自治体DXにおける成果責任の制度設計と事業者の役割
- DX(デジタルトランスフォーメーション)
- WTR No444(2026年4月号)
- 地方自治体
-

アバターと司法〜サイバネティック・アバターの法律問題 季刊連載 第二期 第5回
- WTR No444(2026年4月号)
- メタバース
- 仮想空間
-

スマホ特定ソフトウェア競争促進法の意義と課題(6)
- WTR No443(2026年3月号)
- スマートフォン
- 日本
- 規制
-

人々を旅に向かわせる動機とは? ~旅のリテラシーと「自走化」に向けた試案
- WTR No443(2026年3月号)
- 地方創生
- 日本
DX 年月別レポート一覧
ランキング
- 最新
- 週間
- 月間
- 総合